Parodontitis - Behandlung
Die Parodontitis wurde vor einiger Zeit noch chirurgisch behandelt. Inzwischen kommen schonendere Mehtoden zum Einsatz.
Unter Parodontitis versteht man die Entzündung des Zahnhalteapperates (Parodont). Eine Folge der Parodontitis ist der Schwund des Zahnhalteapperates. Sowohl das Zahnfleisch (Zahnfleischschwund) als auch der Kieferknochen (Knochenschwund) können betroffen sein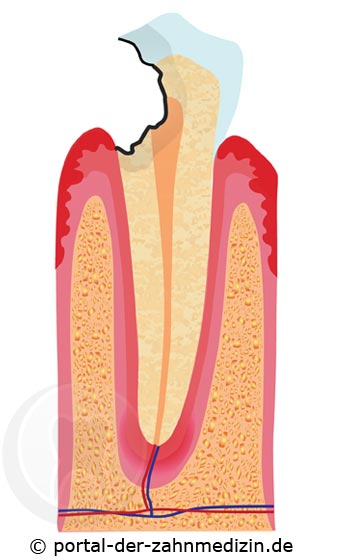 .
.
Man teilt eine Parodontitis nach der Lokalisation des Krankheitsbeginns ein. Beginnt die Erkrankung am Zahnfleischsaum des Zahns, wird sie marginale Parodontitis genannt. Bei Beginn an der Zahnwurzelspitze nennt man sie apikale (an der Spitze liegende) Parodontitis.
Ursachen
Die Ursachen für eine Parodontitis sind sehr vielfältig. Die Ernährung, die Mundhygiene, der Speichel, Bakterien und das Immunsystem spielen eine Rolle. Der wichtigste Faktor sind hierbei die Bakterien. Diese speziellen Bakterien (sog. oralpathogene Bakterien) leben häufig in geringer Anzahl im Mund, ohne Schaden anzurichten. Vermehren sie sich aber, schädigen sie Zähne und Zahnfleisch. Bakterien vermehren sich in der Mundhöhle zum einen dann, wenn sie gut gefüttert werden und zum anderen, wenn sie nicht durch spezielle Maßnahmen der Mundhygiene vertrieben werden.
Bakterien ernähren sich von Zucker (Kohlenhydrate). Kohlenhydrate befinden sich nicht nur in Süßspeisen und Süßigkeiten, sondern auch in Getreide und Kartoffeln. Um einer Vermehrung von Bakterien vorzubeugen, ist es unbedingt notwendig, Essensreste durch Zähneputzen aus dem Mund zu entfernen. Gerade zwischen den Zähnen, in den Zahnzwischenräumen vermehren sich die Bakterien. Da die Zahnbürste diesen Teil der Zähne schlecht erreichen kann, empfiehlt sich der Gebrauch von Zahnseide. Ihr Zahnarzt zeigt Ihnen, wie eine ordentliche und vollständige Mundhygiene mit Zahnseide und Zahnbürste durchgeführt wird.
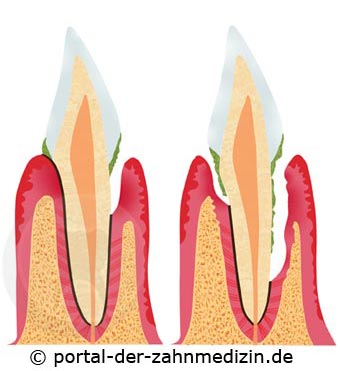 Vermehren sich die Bakterien, bildet sich ein Plaque. Ein Plaque ist ein klebriger Film der sich auf den Zahn und das Zahnfleisch auflagert. Ein Plaque besteht aus Bakterien, Essensresten und Speichel. Lagert sich so ein Plaque auf einen Zahn auf, entsteht Zahnstein. Zahnstein ist eine feste Substanz, die mit der Zahnbürste nicht beseitigt werden kann. Der Zahnstein verfärbt die Zähne gelblich. Unter dem Zahnstein können sich die Bakterien ungehindert vermehren. Die Bakterien sondern bestimmte Stoffwechselprodukte ab. Stoffwechselprodukte sind quasi die Verdauung der Bakterien. Durch ihren sauren Charakter schädigen diese Stoffwechselprodukte den Zahn und das Zahnfleisch. Zahnstein kann beim Zahnarzt durch eine professionelle Zahnsteinentfernung entfernt werden.
Vermehren sich die Bakterien, bildet sich ein Plaque. Ein Plaque ist ein klebriger Film der sich auf den Zahn und das Zahnfleisch auflagert. Ein Plaque besteht aus Bakterien, Essensresten und Speichel. Lagert sich so ein Plaque auf einen Zahn auf, entsteht Zahnstein. Zahnstein ist eine feste Substanz, die mit der Zahnbürste nicht beseitigt werden kann. Der Zahnstein verfärbt die Zähne gelblich. Unter dem Zahnstein können sich die Bakterien ungehindert vermehren. Die Bakterien sondern bestimmte Stoffwechselprodukte ab. Stoffwechselprodukte sind quasi die Verdauung der Bakterien. Durch ihren sauren Charakter schädigen diese Stoffwechselprodukte den Zahn und das Zahnfleisch. Zahnstein kann beim Zahnarzt durch eine professionelle Zahnsteinentfernung entfernt werden.
Die Stoffwechselprodukte der Bakterien lösen am Zahn Karies (Zahnfäule) aus. Am Zahnfleisch führen sie zu einer Entzündung, einer so genannten Gingivitis (Zahnfleischentzündung). Greift diese Entzündung auf den Zahnhalteapperat über, kann sich eine Zahnfleischtasche bilden. Diese Tasche entsteht dadurch, dass das körpereigene Immunsystem das Gewebe, in dem sich die Bakterien aufhalten, angreift. Bestimmte Zellen des Immunsystems, die Granulozyten, wandern in das entzündete Zahnfleischgewebe ein und bauen die betroffenen Anteile ab. Das heißt, die Granulozyten nehmen Bakterien, Stoffwechselprodukte und befallenes Gewebe in sich auf und verdauen diese schädigenden Substanzen. Es entsteht eine Zahnfleischtasche mit Eiter. Eiter besteht aus Granulozyten, abgetöteten Bakterien und Gewebsresten. Wenn das Immunsystem geschwächt ist, schaffen es die Granulozyten nicht, alle Bakterien zu vernichten. Das Immunsystem ist sehr anfällig. Eine Erkältung, ungesunde Ernährung oder einfach nur Stress können dazu führen, dass die Bakterien überhand nehmen. Hier entsteht wieder ein Plaque und der Prozess schreitet fort. Erreicht die Entzündung den Knochen, versucht der Körper durch einen weiteren Mechanismus, die Entzündung zu begrenzen. Es werden so genannte Osteklasten (Knochenabbauzellen) entsandt. Die Aufgabe der Osteoklasten ist es, den Knochen vor der Entzündung zu schützen. Um den Knochen möglichst weit von der Entzündung zu entfernen bauen die Osteoklasten den Knochen ab. Es entsteht eine Knochentasche. Der Zahn lockert sich. Das Endstadium der Erkrankung ist ein ausgefallener Zahn aufgrund eines abgebauten Kieferknochens. Wird die Entzündung nicht beseitigt, kann sie als Ostemyelitis (Knochenentzündung) den gesamten Kiefer befallen.
Symptome
Eine Parodontitis entsteht über Monate. Da die Symptome häufig nicht sehr ausgeprägt sind, bleibt sie lange Zeit unentdeckt. Entzündet sich das Zahnfleisch (Gingivitis) wird es rot und schwillt an. Ein Warnhinweis kann Zahnfleischbluten sein. Die Krankheit beginnt in vielen Fällen mit der Bildung von Zahnstein. Zahnstein verursacht keine Schmerzen, zeigt sich aber durch eine gelbliche Verfärbung der Zähne. Parodontitis und Karies (Zahnfäule) werden durch die selben Bakterien verursacht. Zahnschmerzen und Löcher in den Zähnen sollten immer Anlass sein, zum Zahnarzt zugehen.
Ihr Zahnarzt wird sie bei einer Karieserkrankung auch immer auf eine Parodontitis hin untersuchen. Ist eine Zahnfleischtasche entstanden, kann sich hier durch die Entzündung Eiter bilden. Hervorquellender Eiter beim Zähneputzen oder bei Druck auf das Zahnfleisch ist ein Symptom. Bildet sich der Zahnhalteapperat zurück, ist mehr von der Zahnbasis zu sehen. Es sieht so aus, als ob die Zähne gewachsen wären. Bei wackelnden Zähnen, im Endstadium der Parodontitis, sollten sie unbedingt sofort einen Zahnarzt aufsuchen. Nur so ist der Zahn vielleicht noch zu retten.
Diagnose
Die Diagnose der Parodontitis wird beim Zahnarzt gestellt. Als erstes schaut sich der Zahnarzt die Zähne und das Zahnfleisch genau an. Mittels eines kleinen gebogenen Spiegels kann er auch die Teile der Mundhöhle beurteilen, die man selber nie zu Gesicht bekommt. Rötungen und Schwellungen des Zahnfleisches können durch eine Gingivitis (Zahnfleischentzündung) verursacht sein. Ebenso leicht auslösbares Zahnfleischbluten. Zahnstein erkennt der Zahnarzt anhand der gelben Verfärbung der Zähne. Bei einem Befall der Zähne mit Karies sieht der Zahnarzt kleine weiße Flecken (als Zeichen einer beginnenden Demineralisation) auf den Zähnen oder größere dunkle Löcher. Hat er sich einen optischen Überblick über die Mundhöhle gemacht, nimmt der Zahnarzt bei einem Parodontitis-Verdacht eine spezielle kleine Sonde zur Hilfe, um die Tiefe von Zahnfleischtaschen zu bestimmen (Endometrie). Er fährt mit dieser kleinen Sonde zwischen Zahn und Zahnfleisch in die Tiefe. Wenn er auf Widerstand stößt bestimmt er den Abstand zum Zahnfleisch. Ist dieser Abstand zu groß, liegt eine Zahnfleischtasche vor.
Durch leichten Druck auf das Zahnfleisch prüft er, ob sich aus so einer Zahnfleischtasche Eiter entleert. Eiter entsteht bei einer akuten Entzündung. Um die Stabilität des Zahnhalteapperates zu bestimmen, nimmt der Zahnarzt den Zahn in eine Art Zange. Durch Bewegungen mit der Zange kann er feststellen, ob der Zahn locker sitzt. Diese Untersuchung wird auch Desmodontometrie genannt. Liegt der Verdacht auf eine Entzündung des Kieferknochens vor, wird ein Röntgenbild angefertigt. Auf einem Röntgenbild kann man eine Entzündung als verdunkelten Bezirk im hellen Knochen erkennen. Durch ein Röntgenbild erhält man auch Informationen darüber, ob sich der Knochen bereits zurück gebildet hat und, ob die Entzündung noch an anderen Stellen im Kiefer zu finden ist.
Differenzialdiagnose
Zahnfleischbluten ist ein Symptom der Parodontitis. Zahnfleischbluten kann aber auch bei Erkrankungen der Blutgerinnung, bei einer zu harten Zahnbürste oder bei einer falschen Technik des Zähneputzens auftreten. Ist das Zahnfleisch entzündet, liegt eine Gingivitis vor. Nicht immer muss hierbei gleichzeitig eine Parodontitis vorliegen. Die Gingivitis ist ein Frühstadium der Parodontitis. Ebenso kann Zahnstein oder Karies im Mund ohne eine gleichzeitige Entzündung des Zahnhalteapperates auftreten. Ein Zahnfleischschwund ist eine Nebenwirkung von bestimmten Medikamenten. Einen Abbau des Kieferknochens beobachtet man auch bei bestimmten Erkrankungen des Knochens und bei einer Mangelernährung.
Da Parodontitis ein Symptom einer anderen Erkrankung sein kann (wie z.B. Zuckerkrankheit) sollte sich an eine Untersuchung beim Zahnarzt auch immer eine gründliche Untersuchung beim Hausarzt anschließen.
Therapie der Parodontitis
Um die Ursachen der Parodontitis und gleichzeitig von Karies zu bekämpfen, ist es notwendig, die bakterielle Infektion, die beide Erkrankungen hervorruft, zu beseitigen. Die Therapie der Parodontitis richtet sich gegen die Bakterien, gegen Bakteriengifte (Endotoxine) und die weichen und harten Ablagerungen. Das Hauptproblem liegt dabei darin, dass sog. Konkremente (harte Ablagerungen) unter dem Zahnfleisch zu finden sind, diese aber nur sehr schwer zugänglich sind. Ziel der Therapie ist es, die Wurzeloberflächen in den gebildeten Zahnfleischtaschen zu reinigen.Die Therapie der Parodontitis verläuft in unterschiedlichen Stadien. Zu der ersten Maßnahme gehört eine professionelle Zahnreinigung. Hierbei wird der Zahnstein von den Zähnen entfernt. Im Anschluss wird die Zahnoberfläche so poliert, dass sich Bakterien und Zahnstein schlechter festsetzten können.
Mit bestimmten desinfizierenden Lösungen kann jetzt die Anzahl der Bakterien im Mund verringert werden. Sind die Zähne an Karies erkrankt, werden zunächst betroffene Zähne behandelt.
Sind bereits Zahnfleischtaschen entstanden, muss auch innerhalb dieser Zahnfleischtaschen die Plaque entfernt werden. Nur so kann ein weiteres Voranschreiten der Parodontitis verhindert werden und der Zahn vor dem Ausfallen geschützt werden. Die Behandlung der Parodontitis erfolgt in mehreren Sitzungen und ist eine zeitraubende Prozedur, weil jeder Zahn einzeln behandelt wird.
Früher fand eine Parodontitis-Behandlung durch die sog. Lappen-Operationen statt. Dabei wurden Zahnfleischtaschen chirurgisch aufgeklappt, um die darunter liegende Bereiche unter Sicht zu behandeln. Konkremente und Ablagerungen wurden anschließend mit speziellen Werkzeugen manuell abgekratzt. Diese Methode ist für den Zahnarzt kraft- und zeitaufwendig. Durch diese Methode lässt es sich nicht vermeiden, dass auch Teile der Wurzeloberfläche abgetragen werden, was zu einer Schädigung gesunder Bereiche führt. In einigen Fällen wird die chirurgische Behandlung immer noch durchgeführt.
Inzwischen haben sich andere Methoden etabliert, die schonender für die Wurzeloberfläche sind, trotzdem feste Konkremente und auch flüssige Ablagerungen aus den Zahnfleischtaschen entfernen können. Zu den etablierten Methoden gehören derzeit: die Laserbehandlung und die Vector-Behandlung (Behandlung mit Ultraschall). Nicht immer sind diese Therapiemethoden erfolgreich. Ein ausgebildeteter Parodontologe erkennt, welche Maßnahme im Einzelfall am sinnvollsten ist.
Das Vector-System ist so geformt wie die Diagnostik-Instrumente. Alle Bereiche, die mit den Instrumenten diagnostiziert werden, können mit den Behandlungsinstrumenten auch erreicht werden. Die Abtragung der Konkremente erfolgt nicht auf die herkömmliche, manuelle Art, sondern mit Ultraschallschwingungen. Durch diese Schwingungen werden die Ablagerungen zerbröselt.
Das Instrument schwingt parallel zur Zahnoberfläche. Währenddessen wird es permanent von einer zugeführten Flüssigkeit umspült. Die Flüssigkeit gelangt so in die Zahnfleischtaschen, die dadurch gespült werden. Gleichzeitig sorgen Verwirbelungen, Beschleunigungen und Kavitationen für das Abtragen der harten Beläge und die Zerstörung von Bakterien, die anschließend aus den Zahnfleischtaschen ausgespült werden.
Neben der Flüssigkeit können auch kleine, feste Partikel zugeführt werden. Durch diese Partikel können die Wurzeloberflächen noch besser von den harten Belägen befreit werden. Durch die Beimengung von Hydroxylapatit erreicht man, dass die Wurzeloberflächen schonend poliert werden. Die Politur macht die Wurzeloberflächen glatt. Bakterien können sich künftig dort schwerer ablagern.
Die Entfernung der bakteriellen Ablagerung kann auch mit dem Laser (Erbium:YAG) erfolgen. Mit dem Laser ist eine schonende und schmerzarme Reinigung der Wurzeloberflächen möglich. Moderne Lasergeräte kombinieren Therapie- und Diagnosesystem (Feedback-System). Durch das Feedback-System beschränkt sich die Aktivität des Gerätes ausschließlich auf betroffene Areale. Gesunde Bereich werden so geschont.
Durch die Verwendung des Lasers kann auf das Einschneiden des Zahnfleischs verzichtet werden. Das gebündelte Licht des Lasers dringt in die Zahnfleischtaschen ein und tötet Bakterien (Keime) ab.
Der Erfolg einer Parodontitis-Therapie hängt im weiteren Verlauf von einer akribischen Mundpflege ab. Patienten, die zu Parodontitis neigen, sollten ihre Zähne regelmäßig vom Zahnarzt kontrollieren und einer professionellen Zahnreinigung unterziehen.
Prognose
Die Prognose der Parodontitis ist abhängig davon, in welchem Stadium die Krankheit entdeckt wird. Ist nur das Zahnfleisch entzündet (Gingivitis), kann schon eine professionelle Zahnreinigung die Beschwerden zum Abklingen bringen. Wenn alle entzündlichen Faktoren beseitigt werden, klingt die Entzündung nach ein paar Tagen ab.Hat die Erkrankung bereits den bindegewebigen Zahnhalteapperat zum Schrumpfen gebracht, sieht die Situation ernster aus. Hier muss in einem aufwendigen Verfahren die Zahnfleischtasche von Zahnstein befreit werden. Der erwünschte Erfolg der Maßnahme tritt nicht immer ein. Es kommt selbst nach einer scheinbaren Ausheilung zu Rezidiven (Rückfällen). Deswegen sollten Parodontitis-Patienten auch häufiger den Zahnarzt zur Nachkontrolle aufsuchen.
Ist bereits der Kieferknochen von der Erkrankung befallen, hat sich auch der zurück gebildet. Der Zahnarzt wird sich nun bemühen, den wackelnden Zahn zu erhalten. Viele Schritte sind hierfür unbedingt notwendig. Die Knochentasche muss von Zahnstein befreit werden. Da das von außen schlecht machbar ist, muss ein kleiner Schnitt über dem Zahnfleisch gesetzt werden, der wieder eine Basis für eine erneute Entzündung sein kann.
Kann der Zahn nicht gerettet werden, hat sich der Knochen häufig so weit abgebaut, dass nicht ohne weiteres ein Implantat eingesetzt werden kann. Hier muss der Kieferknochen in einem gesonderten Verfahren zunächst mittels Knochen(ersatz)material wieder aufgebaut werden (siehe auch Sinuslift).
Hinweise für Patienten
Parodontitis ist keine Erkrankung, die von heute auf morgen entsteht. Sie benötigt Wochen bis Monate. Das ist die Zeit, die Sie haben, um die Erkrankung zu stoppen. Putzen Sie sich dreimal täglich die Zähne. Informieren Sie sich bei Ihrem Zahnarzt darüber, wie eine gute, und gründliche Zahnreinigung durchzuführen ist. Gehen Sie alle 6 Monate zur Kontrolle zu Ihrem Zahnarzt. Auch, wenn Sie keine Beschwerden haben.Betrachten Sie Ihren Mund aufmerksam bei der Mundhygiene. Ist Zahnfleischbluten sichtbar, gehen Sie bitte zum Zahnarzt. Ebenso, wenn Sie Schmerzen haben, oder ein Loch im Zahn entstanden ist. Sprechen Sie Ihren Zahnarzt auf eine professionelle Zahnreinigung an. Er wird Ihnen sagen, ob sich bei Ihnen Zahnstein gebildet hat, der entfernt werden muss. Wenn Sie bemerken, dass ein Zahn wackelt, gehen Sie unverzüglich zum Zahnarzt. Nur so kann der Zahn noch gerettet werden.
Letzte Aktualisierung am 28.04.2011.